قبل حوالي خمس سنوات أصيبت أم فراس (62 عامًا) بقرحة المعدة، وبالتزامن مع ذلك شُخّص زوجها بمرض السكري وارتفاع ضغط الدم. وصف لهما الأطباء أدوية للقرحة والضغط والسكري، وإلى جانب ذلك يستخدم كلاهما دواءً لتخفيض نسبة الدهون في الجسم.
يشتري الزوجان هذه الأدوية من الصيدليات الخاصة، بتكلفة تبلغ حوالي 100 دينارٍ شهريًا، عدا عن كشفيات الأطباء وأدوية الأبناء وأدوية الأمراض التي قد تصيب أيًا منهم فجأة. يشكّل هذا المبلغ عبئًا ماليًا على العائلة التي تعمل في مشروعها الخاص الذي يؤمن لها دخلًا شهريا قدره 800 دينار تقريبًا: «أنا راتبي مش بس للأدوية، عندي شغلات كثيرة، عندي مسؤوليات، ما بقدر أوخذ كل فلوسي وأحطهن على الأدوية، هذا إشي حرام، وإحنا معنا أمراض مزمنة، ما بنقدر نستغني عن الدوا يعني».
سبَقَ أن حاولت أم فراس الاستفادة من تأمين وزارة الصحة لمن هم فوق الستين للحصول على الأدوية بأسعار أرخص، لكن اختلاف أنواع الأدوية تسبّب في تدهور حالتها الصحة، فعادت للأدوية التي اعتادت عليها: «ما زبط معاي، لما رجعت على الدكتور [الخاص] حكالي ما بزبط تغيري الأدوية نهائيًا تاعات قرحة المعدة، وحتى دوا السكري لما جرّب زوجي دوا أرخص ما زبط معنا نهائيًا».
لكن، قبل حوالي ثلاثة أعوام، وجدت أم فراس حلًا بديلًا، إذ بدأت بشراء الأدوية من تركيا عبر إحدى صديقاتها التي تتردد إلى هناك، وبأسعار تقل أحيانًا عن نصف ما هي عليه في الأردن، من ذلك مثلًا دواء معدتها الذي يبلغ سعره الآن حوالي أربعة دنانير، فيما كانت تشتريه من الأردن بحوالي 15 دينارًا.
تزايدت في الأعوام الأخيرة شكاوى المرضى الذين يشترون الدواء على حسابهم الخاص من ارتفاع أسعاره في الأردن، ما دفع بعضهم لشراء الأدوية من دول أخرى مثل تركيا ومصر، حتى إن المؤسسة العامة للغذاء والدواء قررت أواسط العام الماضي منع إدخال أي دواء عبر المناطق الحدودية إلا بموافقتها، ما أثار حينها نقاشًا وجدلًا واسعًا، انتهى بإعلان الحكومة تراجعها عن القرار والسماح بإدخال الأدوية ذات الاستعمال الشخصي.
في كل الأحوال، ما تزال مشكلة ارتفاع أسعار الأدوية قائمة، رغم تخفيض أسعار بعضها من قبل مؤسسة الغذاء والدواء بناءً على مراجعات دورية. فكم ينفق سكان الأردن على الصحة والدواء من جيوبهم الخاصة؟ وكيف يؤثر الإنفاق المرتفع على الدواء على معيشتهم؟ وما الذي يمكن فعله لتخفيض تكلفة الدواء على الناس؟
أسعار الأدوية «عالية كثير»
في 2018 شُخّصت رولا عقلة (40 عامًا) بمرض مناعيّ في عينها، في البداية حاول الطبيب معالجته بكميات كبيرة من الكورتيزون، ثم وصف لها أدوية مختلفة لم تستجب حالتها لها، فأخبرها بضرورة البدء بالعلاج البيولوجي عبر الحقن بالإبر؛ 36 إبرة على مدار سنة ونصف، أي إبرة واحدة كلّ أسبوعين، وكان سعر الإبرة الواحدة آنذاك حوالي 1250 دينارًا، «وهاد مكلف جدًا، بدي أبيع سيارتي، وأبيع كلشي عندي للعلاج»، تقول رولا.
وعليه، قرّرت أن تستمرّ على الكورتيزون، وتراقب سعر الإبرة في دول أخرى مثل مصر والسعودية والولايات المتحدة وألمانيا، «كلهم عندهم العلاجات نوعها أرخص، وبتتفاوت الأسعار بينهم بنسب ضئيلة، أما بالأردن كانت أغلى إشي». ظلّت تأخذ الكورتيزون لسنتين قبل أن تحصل على الإبرة البيولوجية من تركيا بمساعدة إحدى صديقاتها، وبسعرٍ يبلغ حوالي 125 دينارًا فقط، موضحة أن سعر الإبرة في الأردن انخفض عدة مرات خلال هذه الفترة، «حكولي آخر شي إنها صارت 750 دينار للإبرة الوحدة، برضه هالنزول مش هالفرق لحدا بده يتعالج وبحتاج كمية».
استخدام رولا للكورتيزون لمدة طويلة تسبّب لها بأعراضٍ جانبية، أبرزها ارتفاع السكّر في الدم، لتبدأ بذلك رحلة علاجه، وكان سيكلّفها دواء السكري في الأردن حوالي 200 دينارٍ شهريًا، لو لم تحصل عليه من تركيا بـ100 دينارٍ. هكذا، صار مجموع ما تدفعه رولا شهريًا على الدواء فقط حوالي 350 دينارًا؛ أي ما يقارب 65% من دخلها الشهري البالغ 530 دينارًا. «الراتب أول ما ينزل مباشرة بيتوزع، قسط سيارة، تكاليف، أدوية، وجمعيات، طبعًا الجمعيات عشان أشتري الإبر والعلاج (..) الراتب يا دوب يكفي».
في العموم، وبحسب أحدث حساباتٍ صادرةٍ عن المجلس الصحي العالي،[1] فقد بلغ إجمالي الإنفاق العام والخاص على الصحة في الأردن عام 2017 حوالي 2.3 مليار دينار، ذهب رُبع هذا المبلغ (23% تحديدًا) إلى الإنفاق على الدواء بواقع 600 مليون تقريبًا، وهو ما يعدّه المجلس «إنفاقًا مرتفعًا للغاية».
ومن إجمالي الإنفاق على الصحة البالغ 2.3 مليار، دفعت الأُسر قرابة 700 مليون بشكل مباشرٍ من أموالها الخاصة؛ أي أن ثلث ما أنفق على الصحة في ذلك العام (30% تقريبًا) جاء من جيوب الناس، وهذه نسبةٌ تقترب من مستوياتٍ كانت منظمة الصحة العالمية اعتبرتها مرتفعة وحذّرت من عواقبها التي تدفع ملايين الأشخاص في العالم سنويًا إلى الفقر المدقع.
علمًا بأن إنفاق الناس من أموالهم الخاصة على الصحة في الأردن يكون مدفوعًا في المقام الأول بالإنفاق على الأدوية،[2] ثم المستشفيات والعيادات الخاصة، بحسب دراسة سابقة صدرت عن البنك الدولي. ويُذكر أن المواطن الأردني قد أنفق عام 2020 حوالي 34% من دخله على الغذاء، و6.8% على الدواء،[3] بحسب المؤسسة العامة للغذاء والدواء.
في كل نقاشٍ يثار حول أسعار الأدوية، تبدأ المقارنات مع عددٍ من الدول المحيطة، فيطرح المنتقدون الأسعار المنخفضة في دولٍ مثل تركيا ومصر كدليل على ارتفاع أسعار الدواء في الأردن، وكحُجةٍ تُثبت إمكانية تخفيض أسعاره. فيما يقول المدافعون أنه لا يجب الاكتفاء بالمقارنة مع هذين البلدين لاعتبارات تتعلق بالدخل وأسعار العملات وتكاليف المعيشة عمومًا، إضافة إلى حجم السوق وانخفاض تكاليف التصنيع المحلي فيهما، وغيرها من الاعتبارات، معتبرين أن الأسعار في الأردن مقاربة للأسعار في بقية دول المنطقة.
لكن، ودون مقارنة الأسعار مع دولٍ بعينها، إلى أي مدىً ترتفع أسعار الأدوية في الأردن عن الأسعار الموصى بها دوليًا؟ وما هي قدرة المواطنين على تحمّل تكاليف هذه الأسعار؟
أواخر عام 2018، صدرت دراسةٌ مسحيّة، أعدّها باحثون أردنيون، حول توافر الأدوية وأسعارها، تضمنّت مقارنةً لأسعار 50 دواءً في الأردن مع الأسعار المرجعية الدولية[4] الموصى بها من قبل منظمة الصحة العالمية. علمًا بأن جميع الأدوية المختارة في الدراسة تُستخدم لعلاج أمراضٍ مزمنةٍ وشائعة؛ كارتفاع السكري والضغط والدهون، والمسكنات، ومضادات الالتهابات، وأدوية الحساسية، وعلاج نوبات الصرع. كما نظرت الدراسة في هذه الأدوية بنوعيْها: الأصيلة، أي ذات العلامة التجارية التي تُصنّع وتُباع من قبل الشركة المخترعة له. وتلك البديلة (أو الجنيسة)، أي المُستنسخة عن الدواء الأصيل والمصنّعة محليًا.
توصي منظمة الصحة العالمية بألا يزيد سعر الدواء المباع للمرضى في القطاع العام عن نصف الضعف (50%) من السعر المرجعي الدولي، وألا يزيد عن الضعف (100%) في القطاع الخاص، «فإذا كان معدل أسعار الأدوية للمرضى في القطاعين العام والخاص هو ضعف السعر المرجعي الدولي أو يزيد، فإن هذا يثير مشكلة عدم قدرة [المرضى] على تحمّل الأسعار».
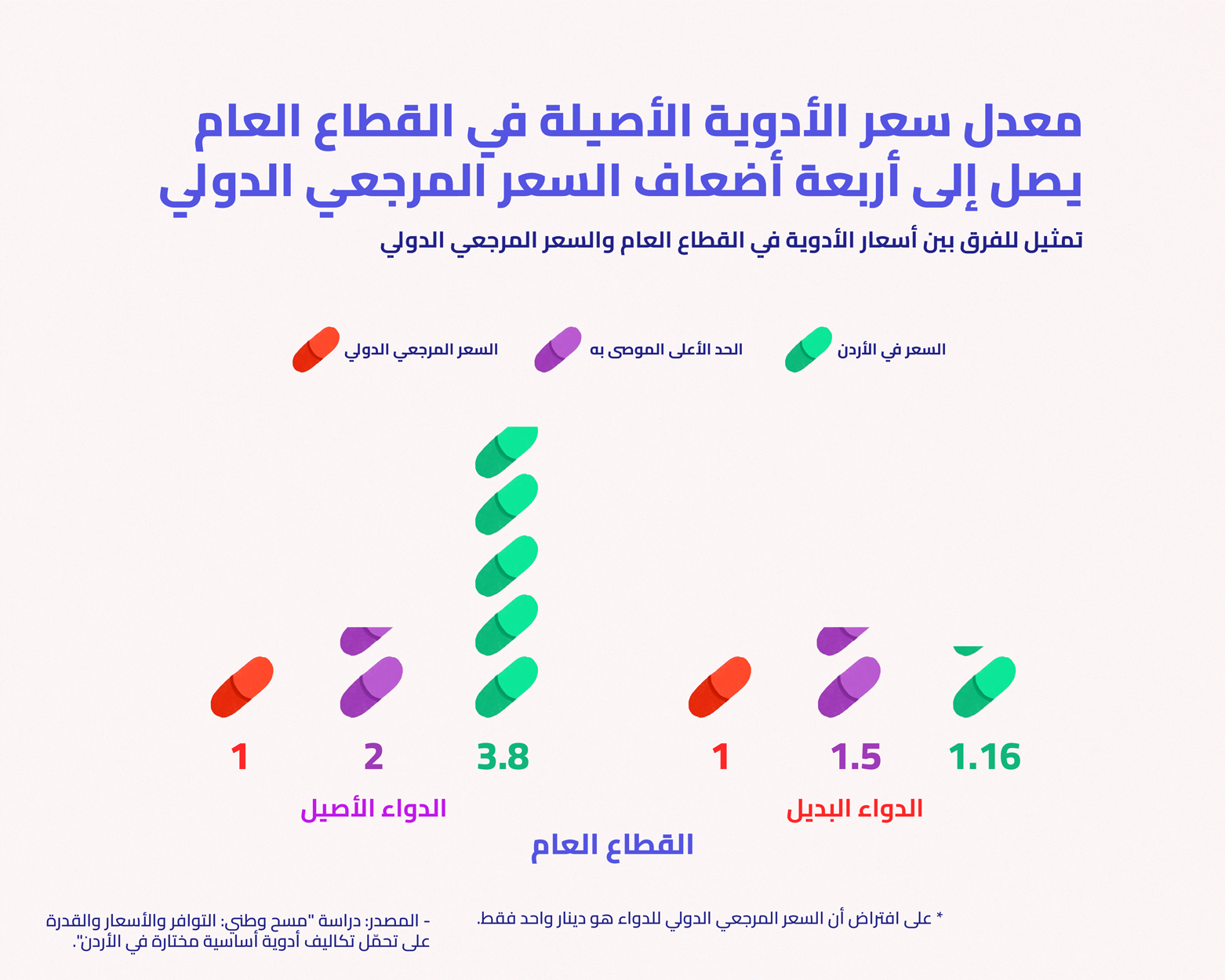
بالمقابل، خلُصت الدراسة إلى أن معدل أسعار الأدوية الأصيلة التي تُباع للمرضى في القطاع الخاص أعلى بخمسة أضعاف تقريبًا (480%) عن السعر المرجعي الدولي، فيما معدل أسعار الأدوية البديلة أعلى بحوالي أربعة أضعاف (380%). أما في القطاع العام، فكان معدل أسعار الأدوية الأصيلة المباعة للمرضى أعلى من السعر المرجعي بحوالي أربعة أضعاف (386%)، فيما معدل أسعار الأدوية البديلة أعلى بـ16% فقط.

يلخّص قيس العيفان، أستاذ الصيدلية وأحد الباحثين في الدراسة، النتائج قائلًا إن أسعار الأدوية في الأردن بشكل عام تتفاوت إذا ما قورنت بدولٍ أخرى، فقد تساويها أو تقل أو تزيد عنها، «وهذا منطقي»، لكنها إذا ما قورنت بالسعر المرجعي الدولي فهي «عالية كثير»، باستثناء الأدوية البديلة في القطاع العام التي يقول إن أسعارها «معقولة» وتنسجم مع معدل السعر العالمي الذي توصي به منظمة الصحة العالمية.
في جانب آخر، تناولت الدراسة قدرة المواطنين على تحمل تكاليف الدواء بناءً على عدد الأيام التي يجب أن يعمل فيها أقل موظف حكومي أجرًا لدفع تكلفة العلاج لأسبوع واحد أو شراء «كورس» أدوية لعلاج مرض مزمن، على أن يُعتبر العلاج ميسور التكلفة إذا لم تزد تكلفته عن دخل يوم عملٍ واحد. يقول العيفان إن الدراسة خلُصت إلى أن سعر الدواء البديل في القطاع العام كان «في متناول اليد»، أما في القطاع الخاص فهو مرتفع، إذ يحتاج إلى دخل يوم ونصف إلى أربعة أيام عمل. «هاي النتيجة تثير القلق، إنه هذول المرضى اللي عندهم دخل منخفض ما رح يقدروا يشتروا أدوية من القطاع الخاص، وإذا مش مأمن بالقطاع العام مشكلة، لإنه بحتاج يدفع دخل أربعة أيام لعلاج حالات زي قرحة المعدة عن طريق شراء دوا بديل»، يقول العيفان.
إشكاليات كثيرة وحلّ واحد
يُعزى ارتفاع أسعار الدواء إلى إشكاليات عدة، منها مثلًا آلية تسعير الأدوية، التي تعتمد بشكل أساسي على أسعار الشركات المصنعة وسعر الدواء في بلد المنشأ وسعره في عدد من الدول المرجعية.[5] يرى محمد الرواشدة، المدير العام الأسبق لمؤسسة الغذاء والدواء، أن ثمة خللًا في القياس مع عددٍ من الدول المرجعية، خصوصًا عندما يغطي التأمين الصحي معظم تكاليف العلاج بما فيها الدواء: «مثلًا أحد الدول المرجعية اللي إحنا حاطينها فرنسا، بتلاقي مثلا سعر الدواء في فرنسا 20 يورو، إحنا بنحطه كـ20 يورو، بس الناس في فرنسا (..) كل شخص عنده تأمين صحي، يعني لا يدفع فلسًا واحدًا للدواء، ولا يستطيع أن يعيش بدون تأمين».
بالمقابل، يعتبر زيد الكيلاني، نقيب الصيادلة السابق، أن آلية تسعير الأدوية في الأردن عادلة، إذا ما أُخذ بعين الاعتبار صغر حجم السوق، والتخوّف من عدم توريد الأدوية من الشركات المصنعة في حال خفضت الأسعار، «لما بكون السعر كثير منخفض، وإحنا ببلد تعداده السكاني قليل، مش رح يكون مغري لشركات الأدوية اللي بتصدّر». وكان نزار مهيدات، المدير العام لمؤسسة الغذاء والدواء، قال أواسط العام الماضي إن أبرز التعديلات التي طرأت عام 2020 على أسس التسعير «هو أخذ مستوى دخل المواطن الأردني بعين الاعتبار في مسألة التسعير، وتعديل عدد الدول التي تعتمدها المؤسسة في وسيط سعر الدواء من 16 دولة إلى 19 دولة بعد إضافة تونس ولبنان وأذربيجان».
صِغرُ حجم سوق الدواء في الأردن مقارنةً بدول أخرى، وعدم امتلاك القوة الكافية لفرض تخفيض الأسعار دون دفع الشركات العالمية والمحلية للانسحاب من السوق الأردني هو من الإشكاليات المتعددة. يُضاف إلى ذلك ارتفاع كلف الإنتاج، مثل رواتب العاملين في القطاع وأسعار الوقود والكهرباء والضرائب وغيرها،[6] ما يدفع بعض الشركات العالمية لتصنيع أدويتها محليًا في بعض الأسواق المجاورة نظرًا لحجمها الكبير، ولانخفاض كلف الإنتاج فيها قياسًا بالأردن. فضلًا عن أن بعض الدول تقدّم دعمًا مباشرًا لشركات الأدوية بهدف تخفيض سعر الأدوية، عدا عن توفير الأدوية بأسعار مخفّضة عبر أنظمة التأمين الصحي، أي أن الدولة تتحمل جزءًا من كلفة الأدوية المباعة للسكّان.
في المحصلة، يتفق كثيرون على أن حل مشكلة ارتفاع أسعار الدواء في الأردن وعدم مقدرة الكثير من المرضى على تحمل تكاليفه هو التأمين الصحي الشامل. وهنا، يمكننا النظر إلى جانبٍ من التأمين الصحي في تركيا، باعتبارها وجهة رئيسية يقصدها أردنيون لشراء أدويتهم بأسعار منخفضة، لمعرفة أهمية التأمين الشامل ومدى تأثيره على الإنفاق الشخصي المباشر على الصحة. فما الذي فعلته تركيا؟
منذ عقدين تقريبًا دخلت تركيا في برنامجِ تحولٍ صحي، حسّنت فيه مستوى الرعاية الصحية الأولية، ثم في 2008 سنّت قانون الضمان الاجتماعي والتأمين الصحي الشامل، الذي أتاحت عبره خدمات الرعاية الصحية لجميع السكان -مواطنين ومقيمين- تحت مظلة موحدة هي الضمان الاجتماعي، الذي تولى مسؤولية تمويل خدمات الرعاية الصحية، بما يشمل تحصيل الإيرادات، وتجميع الموارد، وشراء السلع والخدمات ذات العلاقة.
وعليه، يوفّر الضمان الاجتماعي التأمين الصحي الشامل، فيما يموّل التكاليف من مساهمة ثلاثة أطراف هي الحكومة التركية، وأرباب العمل، والمؤمن عليهم. بالمقابل، ضمنت الحكومة التركية عبر هذا التأمين تقديم رعاية صحية مجانية لما يقرب من 95% من السكّان، كما تراجع الإنفاق الشخصي المباشر على الرعاية الصحية، بما فيها الأدوية، بين عامي 1999 و2012 بنسبة 47%، وهو ما يعد انخفاضًا كبيرًا قياسًا بالعديد من الدول.
بالإضافة إلى ما سبق، طبّقت تركيا برنامجًا لتوطين الدواء بهدف الحدّ من استيراد الأدوية وزيادة إنتاجها محليًا. فقدمت دعمًا للمستثمرين في قطاع الدواء على الأراضي التركية عبر إعفاءات ضريبية، وتعويضاتٍ عن استهلاك الطاقة، وحوافز للتصنيع والبحث والتطوير، وتخصيص أراضٍ حكومية للاستثمار، بهدف تخفيض أسعار الأدوية المتداولة، فيما لا يغطي التأمين الشامل تكاليف الأدوية المستوردة.
وبالعودة إلى الأردن، يمتلك حوالي 58% من النساء، و50% من الرجال[7] ممن تبلغ أعمارهم 15-49 عامًا، تأمينًا صحيًا[8] من إحدى الجهات الحكومية أو غير الحكومية، وقد يكون للفرد أكثر من تأمين واحد. لكن التأمينات الحالية، برأي عضو الجمعية الوطنية لحماية المستهلك، عبد الفتاح الكيلاني، غير كافيةٍ حتى للمؤمّنين: «لأن التأمينات، وخصوصًا الحكومية، لا تقدم للمواطنين كامل احتياجاتهم، يعني بروح بلاقيش مواعيد، الأدوية عند الصرف بقولك مش متوفرة، رغم إنه القانون يلزم بشرائها على حساب الدولة، بقولولك لما بتيجي وتوصل الأدوية بنعطيك، بالتالي بتضطر تشتري من السوق على حسابك».
يعتبر نقيب الصيادلة الأسبق، زيد الكيلاني، أن الحل الوحيد لارتفاع أسعار الأدوية هو التأمين الصحي الشامل، وأن «موضوع الأسعار ولا بعمره بنحل، وقد ما نزل السعر رح تجدي ناس وطبقة كبيرة من المجتمع مش قادرين يجيبوا الدوا». يتفق الرواشدة، المدير العام للغذاء والدواء سابقًا، مع الكيلاني على الحل، مضيفًا أننا نحتاج إلى مظلة واحدة للعلاج، ومظلة واحدة للتأمين الصحي: «كلنا سواسية، إلنا الحق نتعالج بنفس الطريقة، فش حد يتعالج بطريقة مختلفة عن الباقي».
-
الهوامش
[1] مجلس يهدف إلى رسم السياسة العامة للقطاع الصحي في الأردن، ووضع الاستراتيجيات لتحقيقها، وتنظيم العمل الصحي وتطويره بجميع قطاعاته.
[2] بحسب الدراسة التشخيصية المنهجية عن الأردن، الصادرة عن مجموعة البنك الدولي عام 2016، فإن إنفاق الناس من أموالهم الخاصة على الصحة مدفوع في المقام الأول بالإنفاق على الأدوية بنسبة 63%، يليه المستشفيات الخاصة بنسبة 30%، والعيادات الخاصة بنسبة 7%. انظر الصفحة 103 من الدراسة.
[3] التقرير السنوي 2020، المؤسسة العامة للغذاء والدواء، ص 19.
[4] السعر المرجعي الدولي (IRP)، ويُسمّى أحيانا بالسّعر المرجعي الخارجي (ERP)، هو سعر معياري يوضع بالاستناد إلى أسعار الأدوية في عدد من البلدان المنتقاة على أساس وجود آليات جيدة لديها في ما يتعلق بشراء الأدوية والتفاوض حول أسعارها. انظر الصفحة 28 من هذا الدليل.
[5] تحدد أسعار الأدوية الأصيلة بناءً على أربعة معايير؛ الأول هو السعر المقدم من الشركة المصنعة، والثاني هو سعر الدواء في بلد المنشأ، والثالث هو سعر الدواء في السعودية، التي تعد دولة مرجعية للتسعير في الأردن، أما الرابع فهو وسيط سعر الدواء الناتج عن الأسعار في 19 دولة مرجعية هي فرنسا، وإسبانيا، وإيطاليا، وبلجيكا، واليونان، وأستراليا، وقبرص، وهنغاريا، وإيرلندا، والبرتغال، والتشيك، وكرواتيا، ولبنان، وجورجيا، وتونس، وأذربيجان، وسلوفينيا، وبلغاريا، ورومانيا.
أما الأدوية البديلة (الجنيسة) فتحدّد أسعارها بناءً على معايير السعر المطلوب من الشركة المصنعة، وسعر الدواء للجمهور في بلد المنشأ، وسعر الدواء في السعودية، على ألا يتجاوز سعره ما نسبته 70% من سعر الدواء الأصيل. ويحدد سعر الدواء بأقل سعر ينتج عن تطبيق إحدى الآليات السابقة.
[6] انظر مقال «ارتفاع أسعار الدواء في الأردن: أين المشكلة، وما الحل؟»، يوسف زوانة، حبر، 2022.
[7] بحسب مسح السكان والصحة الأسرية لعام 2017-2018.
[8] من قبل إحدى الجهات التي تقدم خدمات التأمين بما فيها وزارة الصحة، والخدمات الملكية الطبية، والمستشفيات الجامعية، ووكالة الأونروا، والمفوضية السامية للأمم المتحدة لشؤون اللاجئين، والتأمين الصحي غير الحكومي والتأمين الخاص.